Références
Maselli DB, et al. Transoral outlet reduction: outcomes of endoscopic Roux-en-Y gastric bypass revision in 284 patients at a community practice. World J Gastrointest Endosc. 2023;15(10):602–613. doi:10.4253/wjge.v15.i10.602
Objectifs: Caractériser la sécurité et l'efficacité du TORe chez les adultes présentant une reprise de poids après un RYGB.
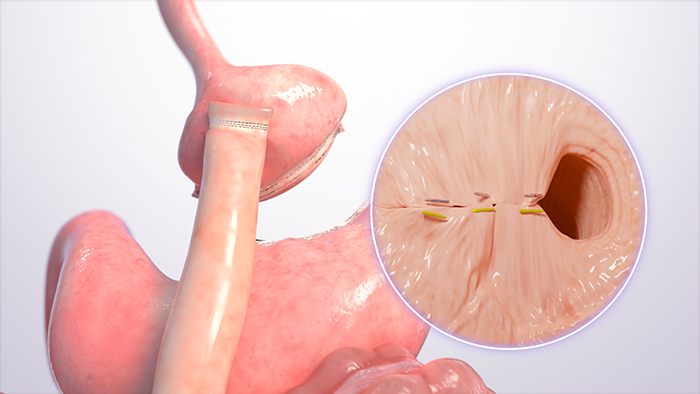
Méthodes: Etude de cohorte rétrospective sur la coagulation au plasma d'argon et la suture en «purse-string» pour la réduction de l’anastomose gastrique chez des adultes consécutifs avec reprise de poids après RYGB, réalisés dans un centre communautaire unique entre septembre 2020 et septembre 2022. Les patients ont bénéficié d'un soutien nutritionnel longitudinal via des consultations virtuelles. Le critère d'évaluation principal était la perte de poids corporel totale (TBWL) à douze mois après la TORe. Les critères d'évaluation secondaires comprenaient la perte de poids corporel total à trois et six mois ; la perte de poids excédentaire à trois, six et douze mois ; la perte de poids corporel total à douze mois par classe d'obésité ; les facteurs prédictifs de la perte de poids corporel total à douze mois ; les taux de sténose post-TORe ; et les événements indésirables graves (EIG). Les résultats ont été rapportés à l'aide de statistiques descriptives.
Résultats : Au total, 284 adultes (91,9 % de femmes, âge moyen 51,3 ans, IMC moyen 39,3 kg/m²) ont subi la TORe en moyenne 13,3 ans après leur RYGB. Le diamètre médian de l’anastomose avant et après TORe était respectivement de 35 mm et 8 mm. La TBWL était de 11,7 % ± 4,6 % à trois mois, 14,3 % ± 6,3 % à six mois, et 17,3 % ± 7,9 % à douze mois. L’EWL était de 38,4 % ± 28,2 % à trois mois, 46,5 % ± 35,4 % à six mois, et 53,5 % ± 39,2 % à douze mois. Le nombre de visites de suivi était le facteur prédictif le plus fort de la TBWL à douze mois (R² = 0,0139, p = 0,0005). Une sténose de l’anastomose est survenue chez 11 patients (3,9 %), toutes traitées avec succès par dilatation endoscopique. Un seul cas de nausée post-procédure a nécessité une observation d’une nuit (taux de SAE : 0,4 %).
Limites : Les principales limites de cette étude incluent l’absence de méthode de référence pour déterminer les seuils d’IMC, une sensibilité et une spécificité modestes de ces seuils, un risque de biais de sélection lié à la cohorte incluse, le caractère observationnel qui limite les conclusions, ainsi que la possibilité d’erreurs ou d’imprécisions dans les données enregistrées dans les dossiers médicaux électroniques
Conclusion: Les auteurs concluent que, lorsqu’elle est réalisée par un endoscopiste expérimenté et associée à un suivi nutritionnel longitudinal, la TORe avec suture en « purse-string » est sûre et efficace dans le cadre communautaire pour les adultes ayant repris du poids après RYGB.
Dolan RD, et al. Endoscopic versus surgical gastrojejunal revision for weight regain in Roux-en-Y gastric bypass patients: 5-year safety and efficacy comparison. Gastrointest Endosc. 2021;94(5):945–950. doi:10.1016/j.gie.2021.06.017.
Objectifs : Cette étude vise à comparer les taux d’événements indésirables graves (SAE) et les profils de perte de poids entre les techniques endoscopiques et chirurgicales sur une période de 5 ans.
Méthodes : Étude rétrospective de cohorte appariées chez des patients RYGB ayant bénéficié d’une révision ENDO ou CHIR pour reprise de poids en lien avec une AGJ élargie (>12 mm). Les patients ENDO ont été appariés 1:1 aux patients CHIR selon la réalisation d’un suivi à 5 ans, l’âge, le sexe, l’IMC, la perte de poids initiale et la reprise pondérale. Le critère principal était la comparaison du taux de SAE entre les groupes. Les critères secondaires incluaient la perte de poids. Le test exact de Fisher a été utilisé pour comparer le taux de SAE et le test t de Student pour la comparaison pondérale.
Résultats : Soixante-deux patients ayant subi un bypass gastrique en Y (RYGB), présentant une reprise de poids et une anastomose gastro-jéjunale élargie, ont été inclus (31 dans le groupe endoscopie [ENDO] et 31 patients appariés dans le groupe chirurgie [SURG]). Les caractéristiques de départ étaient similaires entre les deux groupes. Le taux d’événements indésirables dans le groupe ENDO (6,5%) était inférieur à celui du groupe SURG (29,0%) ; p = 0,043. On a rapporté un total de 0 (0%) événements indésirables graves dans le groupe ENDO et 6 (19,4%) dans le groupe SURG (p = 0,02). Il n’y avait pas de différence significative en termes de perte de poids à 1, 3 et 5 ans.
Limites : étude rétrospective, possiblement avec des biais de sélection, notamment parce que l’orientation vers une révision endoscopique ou chirurgicale peut avoir été influencée par l’état de santé des patients. Les résultats ne sont pas forcément généralisables car les procédures ont été réalisées dans des centres spécialisés par des équipes expérimentées. Présence de variabilité dans les techniques chirurgicales utilisées, rendant la comparaison moins homogène avec l’approche endoscopique, taille limitée de l’échantillon.
Conclusions: Il n’y avait pas de différence significative de perte de poids à 1, 3 et 5 ans. Les auteurs concluent que la révision endoscopique de l’anastomose gastro-jéjunale est associée à significativement moins d’événements indésirables graves, avec une perte de poids à long terme similaire à celle de la révision chirurgicale.
3. Jirapinyo P, et al. Five-year outcomes of transoral outlet reduction for the treatment of weight regain after Roux-en-Y gastric bypass. Gastrointest Endosc. 2020;91(5):1067–1073. doi:10.1016/j.gie.2019.11.033.
Objectifs: Cette étude vise à évaluer l’efficacité à long terme du TORe
Méthodes : Il s’agit d’une analyse rétrospective de données prospectives recueillies chez des patients ayant bénéficié d’un bypass gastrique en Y (RYGB) et ayant ensuite subi un TORe pour reprise pondérale ou perte de poids insuffisante. Le critère de jugement principal était l’efficacité du TORe à 1, 3 et 5 ans. Les critères secondaires incluaient les caractéristiques techniques de l’intervention, le profil de sécurité et les facteurs prédictifs de perte de poids à long terme après TORe.
Résultats : 331 patients RYGB ont subi 342 procédures de TORe et répondaient aux critères d’inclusion. Parmi eux, 331, 258 et 123 étaient éligibles aux suivis à 1, 3 et 5 ans, respectivement. L’indice de masse corporelle moyen (IMC) était de 40 ± 9 kg/m². Le diamètre moyen de l’anastomose gastro-jéjunale (GJA) avant TORe était de 23,4 ± 6,0 mm, réduit à 8,4 ± 1,6 mm après TORe. Les patients ont présenté une perte de poids totale (%TWL) moyenne de 8,5 ± 8,5% à 1 an, 6,9 ± 10,1% à 3 ans et 8,8 ± 12,5% à 5 ans, avec des taux de suivi de 83,3%, 81,8% et 82,9%, respectivement. Parmi les 342 TORe, 76% ont été réalisés par suture en bourse simple, 17,5% par sutures interrompues, 4,4% par double bourse et 2,1% par suture continue, avec une moyenne de 9 ± 4 points de suture par GJA. Un renforcement de la poche gastrique a été réalisé chez 57,3% des patients, avec en moyenne 3 ± 2 sutures par poche. Aucun événement indésirable sévère n’a été rapporté. Au total, 39,3% des patients ont eu recours à une thérapie complémentaire de perte de poids (pharmacologique ou procédurale), dont 3,6% avec un TORe répété. La perte de poids à 1 an (β = 0,43 ; p = 0,01) et la réalisation d’une procédure endoscopique additionnelle (β = 8,52 ; p = 0,01) étaient des facteurs prédictifs du %TWL à 5 ans.
Limites : Les principales limites de cette étude résident dans sa conception rétrospective, l’absence de groupe contrôle et la diminution du nombre de patients suivis à long terme, pouvant introduire des biais de sélection et d’attrition. L’hétérogénéité des techniques utilisées et le recours fréquent à des traitements complémentaires compliquent l’attribution directe des résultats au TORe. Enfin, le caractère spécialisé de la pratique limite la généralisation des conclusions à d’autres contextes cliniques.
Conclusions : Le TORe apparaît comme une option sûre, efficace et durable pour traiter la reprise pondérale après un RYGB
Liu N, et al. Obesity and BMI cut points for associated comorbidities. J Med Internet Res. 2021;23(8):e24017. doi:10.2196/24017.
Objectifs : Cette étude vise à déterminer s’il existe des seuils d’IMC pour 11 comorbidités liées à l’obésité.
Méthodes : Les adultes américains âgés de 18 à 75 ans, ayant eu au moins 3 visites médicales dans un centre universitaire entre 2008 et 2016, ont été identifiés à partir des dossiers électroniques de santé. Les femmes enceintes, les patients atteints de cancer et ceux ayant subi une chirurgie bariatrique ont été exclus. Une régression par quantiles, avec l'IMC comme variable dépendante, a été utilisée pour analyser les liens entre l’IMC et les incidences des maladies. Un seuil d’IMC a été reconnu présent pour une comorbidité si l’aire sous la courbe ROC dépassait 0,6. Ce seuil correspondait à la valeur d’IMC maximisant l’indice de Youden.
Résultats : L’étude a inclus 243 332 patients. L’âge moyen était de 46,8 ans (écart-type 15,3) et l’IMC moyen de 29,1 kg/m². Des associations statistiquement significatives entre l’augmentation de l’IMC et l’incidence des comorbidités ont été trouvées, sauf pour l’anxiété et les maladies cérébrovasculaires. Des seuils d’IMC ont été identifiés pour l’hyperlipidémie (27,1 kg/m²), la coronaropathie (27,7 kg/m²), l’hypertension (28,4 kg/m²), l’arthrose (28,7 kg/m²), l’apnée obstructive du sommeil (30,1 kg/m²) et le diabète de type 2 (30,9 kg/m²).
Limites : L’étude présente plusieurs limites, notamment l’absence de méthode « gold standard » pour définir les seuils optimaux d’IMC, le risque de biais de sélection inhérent à sa conception observationnelle, ainsi que la possible inexactitude ou variabilité des données extraites des dossiers médicaux électroniques.
Conclusion : Les seuils se situent souvent dans la zone de surpoids ou en tout début d’obésité de classe 1, ce qui suggère que les recommandations de dépistage pourraient devoir être revues. Les auteurs appellent à des études nationales longitudinales pour affiner les seuils et adapter les recommandations de prise en charge.